Diabetes mellitus type 1 en 2
Leestijd: 8 minuten / Kijktijd: 7 minuten
Er zijn twee aandoeningen die diabetes heten, namelijk diabetes mellitus (suikerziekte, diabetes) en diabetes insipidus (waarbij het hormoon ADH ontbreekt, een heel ander ziektebeeld). Deze blog gaat over diabetes mellitus; een ziektebeeld dat je als verpleegkundige in de praktijk heel veel zal tegenkomen – waar je ook werkt.
Welke typen diabetes mellitus kennen we?
Er bestaan twee hoofdtypen diabetes:
- diabetes type 1
- diabetes type 2
Bij diabetes type 1 is insuline afwezig en bij diabetes type 2 luistert het lichaam niet meer naar insuline oftewel is het insulineresistent. Hierdoor kan glucose niet meer vanuit het bloed naar de cellen. Wat er gebeurt is dus dat glucose opstapelt in het bloed, wat we hyperglycemie noemen, en dat de cel juist geen glucose meer krijgt voor energie. Daarom wordt ook wel eens gezegd “starvation in the midst of plenty”, oftewel verhongeren in tijdens van overvloed.
Daarnaast kennen we nog een aantal subtypes van diabetes, zoals:
- LADA (Latent Autoimmune Diabetes in Adults), een variant van diabetes type 1 die langzamer ontstaat en op oudere leeftijd voorkomt dan de typische diabetes type 1.
- MODY, een genetische aandoening waarbij de pancreas onvoldoende insuline kan maken. Hierdoor ontstaat een beeld wat lijkt op diabetes type 2, maar wat zich al uit op jonge leeftijd.
- Zwangerschapsdiabetes (diabetes gravidarum). Door zwangerschapshormonen reageert het lichaam vanaf ongeveer de 24e week van de zwangerschap minder goed op insuline, waardoor een beeld van diabetes type 2 ontstaat. Na de zwangerschap gaat het meestal over, alhoewel er een kans van 50% is om op latere leeftijd de ‘echte’ diabetes type 2 te ontwikkelen.
- Secundaire diabetes, waarbij de diabetes onderdeel of gevolg is van een andere ziekte zoals een pancreatitis (alvleesklierontsteking, waarbij de plek waar insuline wordt aangemaakt is aangedaan) of een hormoonaandoening die ook invloed heeft op het hormoon insuline.
- Iatrogene diabetes (oftewel diabetes veroorzaakt door medisch handelen), meestal door medicatie zoals Prednison. Hierdoor ontstaat insulineresistentie, wat lijkt op het beeld van diabetes type 2.
Hoe diagnosticeren we diabetes mellitus?
Of er sprake is van diabetes kunnen we op meerdere manieren testen. De meest gebruikte methode is het glucose bepalen in het bloed als iemand een tijd niet gegeten heeft. Als er op twee afzonderlijke tijdstippen sprake is van een hyperglycemie (hoger dan 7 mmol/l) op het moment dat iemand 8 uur niet heeft gegeten of (suikerhoudend) gedronken, dan spreken we van diabetes. Of als het op 1 meting hoger is dan 11 mmol/l, kunnen we ook al spreken van diabetes.
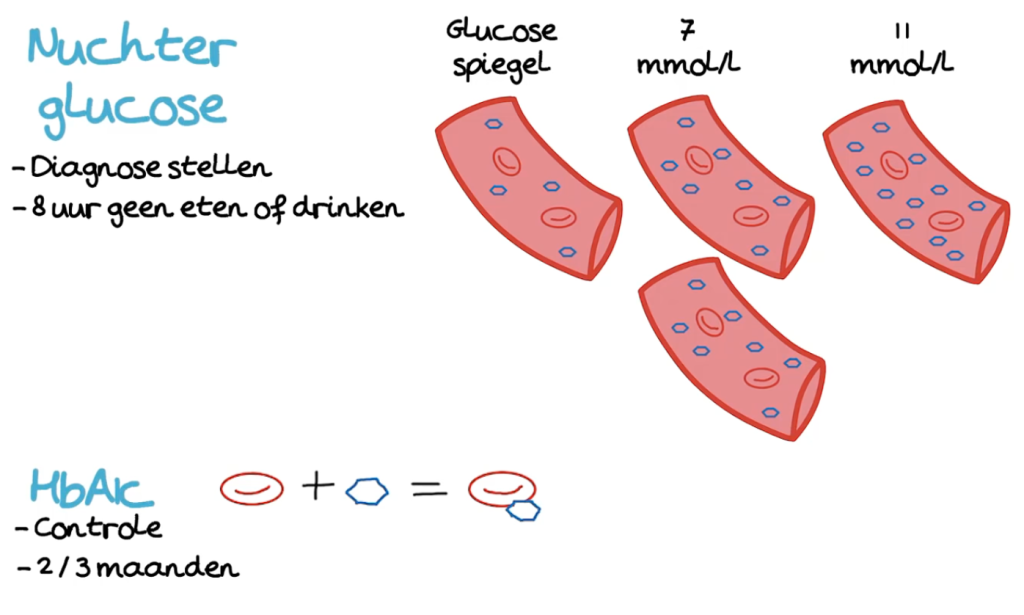
Ook kunnen we het HbA1c meten. Aangezien er veel glucose in het bloed zit zie je dat de glucose vast gaat plakken aan de rode bloedcellen. We kunnen dan meten aan hoeveel Hb glucose is vastgeplakt. Deze meting gebruiken we vaak om de ziekte te controleren en hoe het gaat met de behandeling, want het geeft een beeld van de glucosewaarden van de afgelopen 2 tot 3 maanden (oftewel de levensduur van de rode bloedcellen).
Wat zijn de overeenkomsten en verschillen tussen diabetes mellitus type 1 en type 2?
Diabetes mellitus type 1
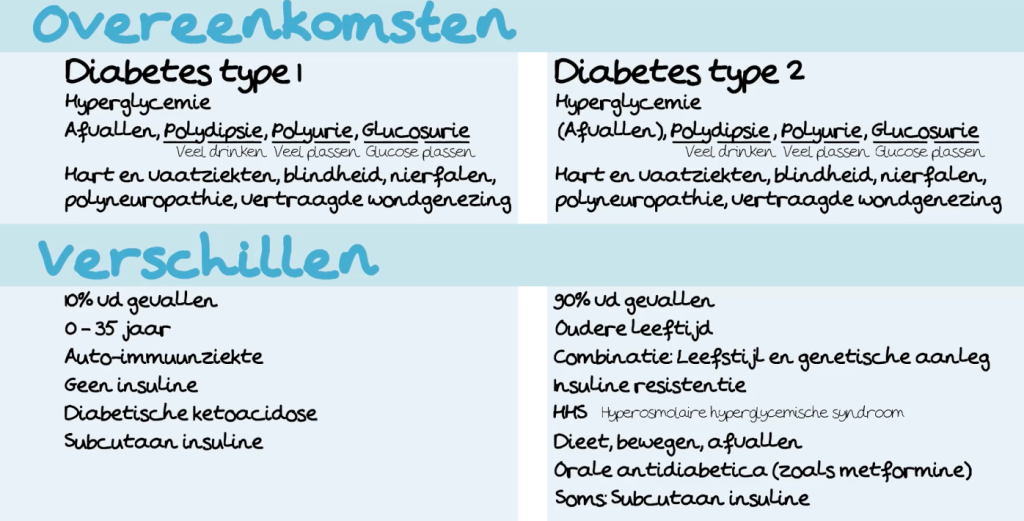
Diabetes type 1 maakt ongeveer 10% van alle diabetes gevallen uit. Het begint meestal op jonge leeftijd tussen de 0 en 35 jaar met een piek rond de 12 jaar. Het is een auto-immuunziekte, wat betekent dat de T-cellen van het eigen immuunsysteem de insulineproducerende cellen gaan aanvallen. Hierdoor kan je dus geen insuline meer aanmaken, waardoor een hyperglycemie ontstaat (een te hoog glucose in het bloed). Echter hebben de cellen geen toegang tot deze glucose en gaan dus vet en spier afbreken voor energie. Hierdoor ontstaat een beeld van afvallen, polydipsie, polyurie en glucosurie. In de meest uiterste vorm ontstaat er een levensbedreigend ziektebeeld, wat diabetische ketoacidose heet.
De behandeling van diabetes type 1 is subcutaan insuline toedienen, zodat de glucose alsnog naar de cellen toe kan. Als de ziekte medicamenteus niet goed gereguleerd is kan dat leiden tot zowel hyperglycemieën als hypoglycemieën. Op de lange termijn kan dat gevolgen hebben, omdat het bijvoorbeeld de kans vergroot op hart- en vaatziekten, blindheid, nierfalen, polyneuropathie en vertraagde wondgenezing.
Diabetes mellitus type 2
Diabetes type 2 is ongeveer 90% van de diabetes gevallen, dus komt het veel vaker voor dan type 1. Het komt meestal voor op oudere leeftijd en is een gevolg van een combinatie van leefstijl en genetische aanleg. Door meer overgewicht op kinderleeftijd komt diabetes type 2 nu ook soms op kinderleeftijd voor. De naam ‘ouderdomsdiabetes’ wordt nu dus niet meer gebruikt.
Centraal staat dat er door langdurig verhoogde insulinespiegels een resistentie voor insuline is ontstaan, waarbij de weefsels niet meer reageren op het hormoon en er een hyperglycemie ontstaat. In de meest uiterste vorm ontstaat er een beeld dat HHS heet, het hyperosmolaire hyperglycemisch syndroom. Een diabetische ketoacidose zie je vrijwel nooit bij diabetes type 2.
Doordat het probleem insulineresistentie is, is de eerste keuze behandeling dan ook niet subcutaan insuline inspuiten: Het weefsel is daar immers resistent voor. Er wordt geprobeerd om de oorzaak weg te halen door dieet, bewegen en afvallen. Als dat niet voldoende is om de glucosewaarden terug te brengen binnen de normaalwaarden, bestaan er ook orale antidiabetica, zoals metformine, die de gevoeligheid van de weefsels bevorderen.
Bij een ernstige diabetes type 2 kan het zijn dat de insulineproducerende cellen zo overbelast zijn dat ze niet meer functioneren, waardoor soms subcutaan insuline noodzakelijk is. Ook diabetes type 2 heeft lange termijn gevolgen zoals hart- en vaatziekten, blindheid, nierfalen, polyneuropathie en vertraagde wondgenezing.
Overeenkomsten en verschillen:
Op de Juf Danielle Academie vind je de Diabetes Cursus met daarin 7 lessen over diabetes, zoals: medicatie bij diabetes, de lange termijn complicaties, en diabetische ketoacidose.
Belangrijkste begrippen
Hieronder vind je een kort overzicht van de belangrijkste begrippen in deze blog:
- Hyperglycemie = te hoge bloedsuikerwaarde
- Hypoglycemie = te lage bloedsuikerwaarde
- Polydipsie = veel drinken
- Polyurie = veel plassen
- Glucosurie = glucose uitplassen
- Polyneuropathie = zenuwen zijn op meerdere plekken van het lichaam aangetast
- Diabetische ketoacidose (DKA) = ernstige complicatie bij diabetes mellitus type 1
- Hyperosmolair hyperglycemisch syndroom (HHS) = ernstige complicaties bij diabetes mellitus type 2


